Koma
Koma ist ein längerer Zustand tiefer Bewusstlosigkeit, aus dem sich der Betroffene nicht aufwecken lässt. Im tiefsten Koma sind die normalen Reflexe ausser Gefecht gesetzt. Der Betroffene wehrt keine Schmerzreize mehr ab, und seine Pupillen reagieren nicht auf Licht. Manche Komapatienten gleiten auch ins sogenannte Wachkoma (apallisches Syndrom) oder erreichen einen Minimalen Bewusstseinszustand (Minimally Conscious State, MCS). Andere kommen wieder zu vollem Bewusstsein, sind aber fast vollständig gelähmt (Locked-In-Syndrom).

Kurzübersicht
- Was ist Koma? Eine längere tiefe Bewusstlosigkeit und die schwerste Form der Bewusstseinsstörung. Es gibt verschiedene Stufen von Koma von leicht (Patient reagiert auf bestimmte Reize) bis tief (keine Reaktion mehr).
- Formen: Neben dem klassischen Koma gibt es Wachkoma, Minimaler Bewusstseinszustand, künstliches Koma und das Locked-In-Syndrom.
- Ursachen: z.B. Erkrankungen des Gehirns (wie Schlaganfall, Schädel-Hirn-Trauma), Stoffwechselstörungen (wie Sauerstoffmangel, Über-/Unterzuckerung), Vergiftungen (etwa durch Drogen, Gifte, Narkosemittel)
- Wann zum Arzt? Immer! Rufen Sie sofort den Notarzt, wenn jemand ins Koma fällt.
- Therapie: Behandlung der Ursache, intensivmedizinische Versorgung, ggf. künstliche Ernährung/Beatmung, Anregung des Gehirns durch Massage, Licht, Musik, Ansprache etc.
Koma: Beschreibung
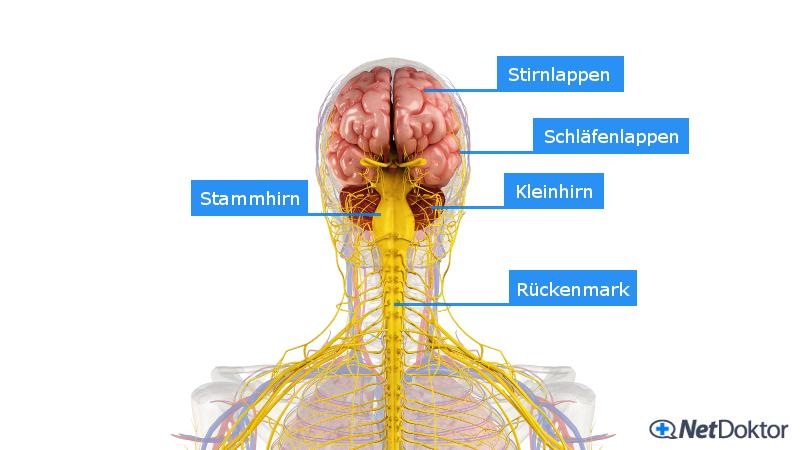
Der Begriff "Koma" stammt aus dem Griechischen. Er bedeutet soviel wie "tiefer Schlaf". Ein Mensch im Koma lässt sich nicht mehr aufwecken und reagiert nur sehr eingeschränkt bis gar nicht mehr auf äussere Reize wie Licht oder Schmerz. Im tiefen Koma bleiben die Augen fast immer geschlossen. Ein Koma ist die schwerste Form einer Bewusstseinsstörung.
Seit moderne bildgebende Verfahren Einblick in die Hirnaktivitäten erlauben, hat sich das Verständnis vom Zustand des Komas grundlegend verändert. Es zeigt sich immer deutlicher, dass die Grenzen zwischen aktivem Bewusstsein und Koma fliessend sind.
Abhängig von der Tiefe des Komas unterscheidet man vier Komastufen:
- Leichtes Koma, Stufe I: Die Patienten reagieren auf schmerzhafte Reize noch mit gezielten Abwehrbewegungen. Ihre Pupillen ziehen sich bei Lichteinfall zusammen.
- Leichtes Koma, Stufe II: Die Patienten wehren Schmerzreize nur ungezielt ab. Der Pupillenreflex funktioniert.
- Tiefes Koma, Stufe III: Der Patient zeigt keine Schmerzabwehrreaktion mehr, sondern lediglich ungezielte Bewegungen. Die Pupillenreaktion funktioniert nur schwach.
- Tiefes Koma, Stufe IV: Der Patient zeigt überhaupt keine Schmerzreaktion mehr, die Pupillen sind geweitet und reagieren nicht auf Lichteinfall.
Ein Koma kann einige Tage bis maximal mehrere Wochen andauern. Dann bessert sich der Zustand des Patienten in der Regel entweder schnell, oder es tritt der Hirntod ein.
Fliessende Übergänge
Ein Koma wird heute zunehmend nicht mehr als statischer Zustand begriffen, sondern als veränderlicher Prozess. So können Koma, Wachkoma (apallisches Syndrom) und Minimaler Bewusstseinszustand (Minimally Conscious State; MCS) fliessend ineinander übergehen. Manche Patienten erlangen wieder das volle Bewusstsein, sind aber fast vollständig gelähmt. Experten sprechen dann vom Locked-In-Syndrom (LiS; zu dt.: Eingeschlossensein-/Gefangensein-Syndrom).
Diese Zustände unterscheiden sich vor allem im Grad der jeweiligen Hirnaktivität, den vorhandenen Reflexen und Schmerzreaktionen sowie der Fähigkeit, auf Aussenreize zu reagieren. Und immer deutlicher zeichnet sich die Möglichkeit ab, dass auch im Koma Inseln von Bewusstsein vorhanden sein könnten.
Koma als Schutzreaktion
Manche Neuropsychologen gehen inzwischen davon aus, dass ein Koma kein passiver Zustand, sondern eine aktive Schutzreaktion ist. Die Betroffenen, so die Annahme, haben sich zwar nach einer Hirnschädigung auf eine sehr tiefe Bewusstseinsebene zurückgezogen. Mithilfe einer Therapie kann es ihnen aber gelingen, wieder Zugang zur Welt zu finden.
Koma: Ursachen und mögliche Erkrankungen
Ein Koma kann direkt durch eine Verletzung oder Erkrankung des Gehirns ausgelöst werden. Manchmal münden aber auch schwere Stoffwechselentgleisungen in einem Koma. Ausserdem können Vergiftungen durch Drogen oder andere Gifte die Ursache der tiefen Bewusstlosigkeit sein.
Erkrankungen des Gehirns
- Schlaganfall
- Schädel-Hirn-Trauma
- Hirnhautentzündung (Meningitis)
- Gehirnentzündung (Enzephalitis)
- Hirnblutung
- Epileptischer Anfall
- Gehirntumor
Stoffwechselstörung (metabolisches Koma)
- Kreislaufversagen
- Sauerstoffmangel
- Unterzuckerung (Hypoglykämie)
- Überzuckerung (Hyperglykämie, hyperosmolares Koma, diabetisches Koma)
- Niereninsuffizienz (urämisches Koma)
- Leberinsuffizienz (hepatisches Koma)
Vergiftungen
- Drogen (z. B. Alkohol, Rauschmittel)
- Gifte
- Narkosemittel
Koma: Die wichtigsten Formen
Neben dem klassischen Koma gibt es Komaformen, bei denen das Bewusstsein noch bis zu einem gewissen Grad vorhanden zu sein scheint.
Wachkoma (apallisches Syndrom)
Das Wachkoma ist ein Zustand im Schattenreich zwischen Koma und Bewusstsein. Der Begriff wurde in den 1970er-Jahren geprägt.
Aufgrund ihrer offenen Augen und ihrer Bewegungsfähigkeit erscheinen die Betroffenen trotz ihrer Bewusstlosigkeit wach. Der Blick ist jedoch entweder starr oder irrt haltlos umher. Patienten im Wachkoma müssen zwar künstlich ernährt werden, sie können aber beispielsweise greifen, lächeln oder weinen. Bei diesen Bewegungen handelt es sich jedoch im echten Wachkoma um unbewusste Reflexe. So weist die englische Bezeichnung "Persistent Vegetative State" (PVS; "andauernder vegetativer Zustand") darauf hin, dass die Funktionen des vegetativen Nervensystems wie beispielsweise die Atmung, der Herzschlag und Schlafrhythmus noch funktionieren, während höhere kognitive Funktionen lahmgelegt sind.
Grund für den Zustand des Wachkomas ist eine Schädigung des Grosshirns, das die äussere Schicht des menschlichen Denkorgans bildet. Es umhüllt die tieferen Hirnstrukturen wie ein Mantel, weswegen man auch vom "apallischen Syndrom" spricht (Griechisch für "ohne Mantel"). Das Grosshirn verarbeitet alle Sinneseindrücke: Sehen, Hören, Fühlen, Schmecken und Riechen. Es speichert die Erinnerungen und ist der Sitz des Bewusstseins. Durch eine Verletzung, eine Erkrankung oder Sauerstoffmangel des Gehirns kann es fast vollständig ausfallen.
Im Wachkoma können Patienten viele Jahre überleben. In einigen Fällen erholt sich das Gehirn, die Funktionen kommen nach und nach wieder, wenn auch meist nur teilweise. Welches Gehirn wieder aus dem Schattenreich zwischen Bewusstsein und Koma erwacht, lässt sich nach heutigem Wissensstand kaum vorhersagen.
Minimaler Bewusstseinszustand (Minimally Conscious State, MCS)
Auf den ersten Blick scheinen Minimaler Bewusstseinszustand und Wachkoma einander zum Verwechseln ähnlich. Die Patienten haben einen vom vegetativen Nervensystem gesteuerten Schlaf-Wach-Rhythmus. Aufgrund der geöffneten Augen, Bewegungen und des Minenspiels erscheinen sie zeitweilig wach.
Doch während Patienten im Wachkoma, so zumindest die Lehrmeinung, lediglich zu unbewussten Reflexen fähig sind, zeigen Patienten im Minimalen Bewusstseinszustand gelegentlich zielgerichtete Reaktionen auf äussere Reize (wie Töne, Berührungen) oder sogar Gefühlsäusserungen in Gegenwart von Angehörigen.
Da manche Patienten vom Wachkoma in den Minimalen Bewusstseinszustand hinübergleiten, sehen Wissenschaftler und Ärzte die Grenzen zwischen beiden Zuständen zunehmend als fliessend.
Die Wahrscheinlichkeit, dass jemand aus dem Minimalen Bewusstseinszustand erwacht, ist weit höher als bei einem Wiedererwachen aus dem Wachkoma. Bessert sich der Zustand in den ersten zwölf Monaten nicht, sinkt die Chance erheblich, dass sich der Patient erholt. Allerdings bleiben auch erwachte Patienten aufgrund ihrer gravierenden Hirnschädigung meist schwer behindert.
Künstliches Koma
Ein Sonderfall ist das künstliche Koma, in das Mediziner schwer verletzte oder kranke Menschen mithilfe von Narkosemitteln versetzen. Dabei handelt es sich im strengen Sinne nicht um ein Koma, sondern vielmehr um eine Langzeitnarkose. Werden die Medikamente abgesetzt, erwacht der Patient. Da die Patienten nur vergleichsweise leicht sediert sind, können sich einige an Ereignisse im künstlichen Koma erinnern.
Locked-In-Syndrom
Das sogenannte Locked-In-Syndrom ist eigentlich keine Komaform. Es ist ohne nähere Untersuchung aber leicht mit einem Wachkoma zu verwechseln, das mit einer Querschnittslähmung einhergeht. Patienten mit einem Locked-In-Syndrom sind wach und bei vollem Bewusstsein, aber vollständig gelähmt. Manche haben zumindest noch Kontrolle über ihre Augen und können über Blinzeln kommunizieren.
Koma: Wann müssen Sie zum Arzt?
Eine Bewusstlosigkeit ist immer ein medizinischer Notfall. Rufen Sie deshalb immer einen Notarzt. Bis dieser eintrifft, leisten Sie Erste Hilfe. Stellen Sie insbesondere sicher, dass der Patient atmet. Ist das nicht der Fall, beginnen Sie unverzüglich mit einer Herzdruckmassage.
Koma: Das macht der Arzt
Wie tief ein Koma tatsächlich ist, lässt sich häufig nur schwer feststellen. Denn die Tatsache, dass der Patient auf Aufforderungen wie "Schauen Sie mich an" oder "Drücken Sie meine Hand" nicht reagiert, sagt nicht unbedingt etwas über den Grad seiner Bewusstheit aus.
Auch die Abgrenzung von Wachkoma und Minimalem Bewusstseinszustand kann schwierig sein. So hat sich gezeigt, dass ein Teil der Wachkomapatienten durchaus noch sprachliche Äusserungen verarbeitet.
Eine wichtige Diagnosehilfe sind Verfahren, welche die elektrische Aktivität im Gehirn abbilden. Mithilfe der Positronenemissionstomografie (PET) lässt sich der Energieverbrauch des Gehirns feststellen. Die funktionelle Magnetresonanztomografie (fMRT) zeigt, ob und welche Hirnregionen sich durch Bilder oder Sätze aktivieren lassen.
Doch selbst solche Hirnscans sind nicht 100-prozentig zuverlässig. So kann die Diagnose dadurch verfälscht werden, dass ein Patient mit Minimalem Bewusstseinszustand während der Untersuchung gerade in einer tieferen Bewusstlosigkeit steckt. In dem Fall werden bewusste Momente nicht erfasst. Experten fordern daher, Komapatienten mehrfach durch den Hirnscan zu schicken, bevor die Diagnose gestellt wird.
Therapie
Im Zentrum der Komatherapie steht zunächst die Behandlung der Erkrankung, die das Koma ausgelöst hat. Darüber hinaus müssen Menschen im Koma in der Regel intensivmedizinisch versorgt werden. Je nach der Tiefe des Komas werden sie künstlich ernährt oder sogar beatmet. Hinzu kommen mitunter physiotherapeutische und ergotherapeutische Massnahmen.
Bei Menschen im Wachkoma oder mit Minimalem Bewusstseinszustand fordern Komaforscher zunehmend dauerhafte Therapiemassnahmen, die dem Gehirn Sinnesreize anbieten. Ein Gehirn, das so angesprochen wird, nimmt mit grösserer Wahrscheinlichkeit wieder seine Arbeit auf. Geeignet sind zum Beispiel Massagen, farbiges Licht, Bewegung im Wasser oder Musik, vor allem aber liebevolle Berührungen und die direkte Ansprache des Patienten. Bei der Aktivierung spielen die Angehörigen eine zentrale Rolle.
Zumindest aber sollte per Hirnscan regelmässig überprüft werden, ob sich der Zustand langjähriger Komapatienten vielleicht doch verbessert hat, auch wenn es dafür keine äusseren Anzeichen gibt.
Koma: Das können Sie selbst tun
Ein Mensch im Koma ist auf Hilfe angewiesen. Dazu gehört neben der körperlichen Versorgung auch der menschliche Beistand. Das ist nicht nur eine Frage der Ethik, es gibt auch zunehmend Hinweise darauf, dass das Bewusstsein vieler Menschen im Koma nicht vollkommen erloschen ist. Ein liebevoller und respektvoller Umgang mit dem Patienten ist daher immens wichtig.
Das zeigt Wirkung, auch wenn sie nicht immer von aussen zu erkennen ist. So reagieren insbesondere Wachkomapatienten auf liebevolle Stimulation häufig mit einer veränderten Herzfrequenz und Atmung. Auch Muskeltonus und Hautwiderstand verändern sich.
Selbst wenn Pflegende und Angehörige nicht wissen können, wie viel die Patienten im Koma wirklich wahrnehmen, sollten sie sich immer so verhalten, als könne der Patient alles wahrnehmen und verstehen.
Autoren- & Quelleninformationen
Dieser Text entspricht den Vorgaben der ärztlichen Fachliteratur, medizinischen Leitlinien sowie aktuellen Studien und wurde von Medizinern geprüft.
- Bender, A. et al.: "Wachkoma und minimaler Bewusstseinszustand", in: Deutsches Ärzteblatt International, 112(14): 235-42, 2015
- Bewermeyer, H. et al.: Neurologische Differenzialdiagnostik, Schattauer Verlag, 1. Auflage, 2010
- Bundesverband Schädel-Hirnpatienten in Not e.V., Deutsche Wachkoma Gesellschaft, www.schaedel-hirnpatienten.de (Abruf: 05.02.2019)
- Coleman, M.R. et al.: Do vegetative patients retain aspects of language comprehension? Evidence from fMRI; in: Brain: A journal of neurology, Oktober 2007
- Hacke, W.: Neurologie, Springer Verlag, 14. Auflage, 2016
- Nydahl, P.: Wachkoma: Betreuung, Pflege und Förderung eines Menschen im Wachkoma, urban & Fischer, 4. Auflage, 2016
- Österreichische Wachkoma Gesellschaft: Wachkoma-Info, unter: www.wachkoma.at (Abrufdatum: 24.01.2022)
- Zieger, A.: Zur Persönlichkeit des Wachkomapatienten, Digitale Volltextbibliothek, bidok.uibk.ac.at (Stand: 2003)

